Obwohl die Diagnose Diabetes sehr häufig gestellt wird, bleibt die Erkrankung oftmals untertherapiert. Warum die Früherkennung und -therapie entscheidend sind und wie das persönliche Risiko reduziert werden kann.
Ein gestörter Zuckerstoffwechsel ist niemals ein isoliertes Problem. Kann der Körper Kohlenhydrate nicht korrekt umwandeln, so wirkt sich dies massiv auf den Organismus aus. Genau diese Langzeitfolgen sind es, die Diabetes auf lange Sicht so gefährlich werden lassen.
Eine Herzensangelegenheit
Eine große Leidtragende ist die Herz-Kreislauf-Gesundheit: Diabetes schädigt nachweislich die Gefäße und korreliert häufig mit Bluthochdruck und Arteriosklerose. Beide Folgeerkrankungen stellen akute Risiken für lebensbedrohliche Schlaganfälle und Herzinfarkte dar. Ein erkranktes Nervensystem ist ebenfalls eine häufige Begleiterscheinung auf der langen Liste der Diabetes-Folgen: Die Nerven können durch erhöhten Blutzucker geschädigt werden, wodurch es häufig zu Empfindungsstörungen (Verlust oder Einschränkung des Empfindens) oder Schmerzen kommt, besonders in den Gliedmaßen. Auch Durchblutungsstörungen treten bei fortgeschrittenen Erkrankungen oftmals auf. Ein großes Problem ist die verschlechterte Wundheilung: Es kommt zum Auftreten chronischer Wunden und Geschwüre. (Dauerhaft bestehende Wunden können eine Amputation der betroffenen Körperteile nötig machen.) Die verschlechterte Durchblutung kann sich auch gravierend auf die Sehkraft auswirken: Diabetes ist hierzulande eine der häufigsten Ursachen für Erblindung. Auch die Nieren sind eines jener Organe, das massiv unter erhöhtem Blutzucker leidet – besonders wenn die Erkrankung unzureichend behandelt wird.
Früherkennung essenziell
Um die Folgerisiken möglichst zu minimieren, ist die Früherkennung von Diabetes absolut notwendig. Genau diese jedoch bleibt häufig aus und die Erkrankung schreitet im Stillen voran. Expertinnen und Experten schätzen die Dunkelziffer der in Österreich lebenden Diabetiker auf rund 200.000, das heißt, so viele Menschen leiden angenommenerweise an der gefährlichen Erkrankung, ohne davon zu wissen und ohne die entsprechend richtige Therapie zu erhalten. Besonders junge Menschen wissen um ihr eigenes Diabetes-Risiko häufig nicht Bescheid, dabei sinkt das Alter der Erkrankten zunehmend. Schon im Jugendalter kann die Erkrankung auftreten. Zurückzuführen ist diese Tatsache auf ungesunde Gewohnheiten, die Kinder und Jugendliche heute genauso leben wie Erwachsene, und ganz entscheidend auch auf eine erbliche Komponente: Die Nachkommen von Diabeteskranken haben ein besonders hohes Risiko. Diese Entwicklung bedeutet nicht nur, dass Betroffene weitaus länger mit der Erkrankung leben, sondern auch, dass die Folgeerkrankungen weitaus früher und ausgeprägter auftreten können. Dieser Anstieg ist vor allem bei Typ-2-Erkrankungen der Fall, da diese Diabetesform mit dem Lebensstil verknüpft ist. Gleichsam bedeutet dies jedoch auch, dass hier sehr viel unternommen werden kann, um das Risiko, an Diabetes zu erkranken, zu senken.
Häufigste Form: Typ 2
Die Entstehungsursachen der Erkrankung sind oftmals sehr individuell, dennoch lassen sich zwei große Arten von Diabetes mellitus unterscheiden: die Subtypen 1 und 2. Typ-1-Diabetes ist in einer Autoimmunerkrankung und einem dadurch entstehenden Insulinmangel begründet. Er tritt in der Regel bereits im Kindheits- oder Jugendalter auf, kann aber in seltenen Fällen auch erst im Erwachsenenalter manifest werden („LADA“-Diabetes, s. Infobox S. 8). Der Großteil aller Diabetes-Diagnosen jedoch, rund 90 Prozent, wird dem Typ 2 zugeschrieben. Er tritt meist – aber nicht nur – im Erwachsenenalter, gehäuft nach dem 40. Lebensjahr, auf. Dieser „Altersdiabetes“ entsteht im überwiegenden Fall aufgrund von Vererbung und Lebensstilfaktoren, manchmal aber auch als Begleiterscheinung anderer Erkrankungen.
Diagnose und Vorstufe
Meist entsteht Typ-2-Diabetes auch schleichend und oftmals ohne spürbare Symptome – eine frühe Diagnose ist also nur bei regelmäßigen Vorsorgeuntersuchungen möglich. Entscheidend für die Diagnose sind zwei Werte: der „Nüchternzucker“, also der Glukosegehalt im Blut, und der HbA1c-Wert, der oft als „Langzeitwert“ bezeichnet wird. Anhand dieser beiden Werte kann auch die Vorstufe einer manifesten Diabetes-Typ-2-Erkrankung erkannt werden: der sogenannte Prädiabetes. In einem solchen Fall hat der Körper bereits deutliche Probleme bei der Verstoffwechselung von Kohlenhydraten. Dies bedeutet, dass die Entstehung eines manifesten Diabetes in naher Zukunft bevorsteht, sofern nicht schleunigst gegengesteuert wird.
Chronischer Zuckerüberschuss überfordert Pankreas
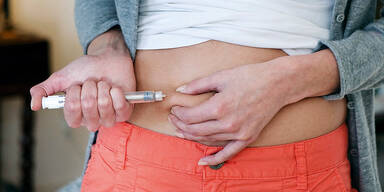
Eine „Zuckerkrankheit“ liegt dann vor, wenn im Blut ein zu hoher Zuckergehalt vorhanden ist. Dies geschieht dann, wenn das Hormon Insulin seine Arbeit nicht ordnungsgemäß erledigt: Ist die Insulinaktivität gesund, so wird zugeführte Glukose aus der Nahrung mithilfe von Insulin in die Zellen zur Energiegewinnung befördert. Die Glukose verbleibt so nur kurze Zeit im Blut, was den Zuckerwert zwar rasch ansteigen, aber dann auch wieder sinken lässt. Bei einer Diabetes-Erkrankung funktioniert dieser Abtransport der Glukose nicht wie vorgesehen und der Zucker bleibt zu lange im Blutkreislauf. Schuld ist die gestörte Insulinaktivität: Entweder, es wird zu wenig Insulin vom Pankreas (Bauchspeicheldrüse) produziert, oder das ausgeschüttete Insulin kann aufgrund einer entwickelten Unempfindlichkeit, einer so genannten „Resistenz“, nicht oder nur in zu geringem Maße wirken. Der chronische Zuckerüberschuss im Blut führt auf lange Sicht dazu, dass die Bauspeicheldrüse überfordert wird und sie ihre Funktion nach und nach einstellt. Das Hormon Insulin kann nicht mehr oder nur mehr unzureichend produziert werden und muss medikamentös ersetzt werden.
Risiko aktiv senken
Die beste Medizin ist stets die Vorbeugung der Erkrankung. Zwar kann ein großer Risikofaktor, der der erblichen Vorbelastung, nicht beeinflusst werden – die anderen Faktoren jedoch sehr wohl. Dazu zählen vor allem: Körpergewicht, Bewegung und Ernährung. Der Stoffwechsel profitiert nachhaltig von adäquatem Gewichtsmanagement, von gesundem Essverhalten und von regelmäßiger Bewegung.
FORMEN VON DIABETES
|
1. Diabetes Mellitus Typ 1
|
Diabetes-Risiko senken
|
Die richtigen Maßnahmen für jeden Tag:
Gesunder BMI & Bauchumfang |